Dr. Guillermo Ojeda Burgos. Internista. Hospital Universitario Virgen de la Victoria. Málaga.
Hablar sobre razonamiento clínico es hablar sobre lo que los seres humanos hacemos diariamente; tomar decisiones.
Existe una amplia lista de teorías psicológicas que tratan de explicar que ocurre en nuestra mente en esos momentos y creo que puede concluirse en que no existe una teoría única al respecto. Las personas procedemos de forma distinta según el problema al que nos enfrentemos y las circunstancias en las que nos encontremos.
Dada su transcendencia, existe un particular interés en conocer como los médicos tomamos las decisiones. El objetivo es doble; 1) poder optimizar la calidad de estas decisiones reduciendo la probabilidad de error y 2) poder transmitir las bases de un razonamiento óptimo a los estudiantes de medicina durante su formación clínica. Las decisiones en medicina tienen además dos factores que las hacen especialmente complejas; la gran incertidumbre que las rodea y la premura con la que deben tomarse, siendo éste último punto especialmente relevante en las urgencias médicas.
Los autores que han explorado estas cuestiones, desde Arthur Elstein en los años setenta del siglo pasado, hasta más recientemente Jerome Kassirer o Pat Croskerry, han generado una base documental que nos ayuda a entender algunas particularidades de las decisiones que tomamos como médicos cuando diagnosticamos y tratamos a nuestros pacientes. Un buen punto de partida para adentrarnos en estas cuestiones es la “Paradoja del médico experto» y los problemas que plantea.
La paradoja del médico experto:
Imaginemos la siguiente viñeta: un estudiante de medicina se enfrenta al dilema de tener que explicar a su profesora cuál es el diagnóstico de un paciente al que acaba de abordar. Ha aplicado el método clínico de un modo riguroso, con una completa anamnesis y exploración física, para concluir que no ha conseguido extraer del ejercicio una idea clara acerca del padecimiento del paciente. Su profesora, una internista experimentada, establece con apenas algunos datos de la historia clínica, un juicio clínico y un plan diagnóstico-terapéutico en pocos minutos. ¿Por qué el estudiante ha precisado una exhaustiva recolección de datos y no logra llegar a una conclusión, mientras que la internista experta ha emitido con menor información un juicio clínico válido y un plan a seguir? Esto es lo que podemos denominar como la paradoja del médico experto, y plantea la aparente discordancia entre la cantidad de información necesaria para llegar a un diagnóstico y la precisión de las aproximaciones diagnósticas entre médicos experimentados y médicos inexpertos en un área clínica concreta (ver fig. 1).
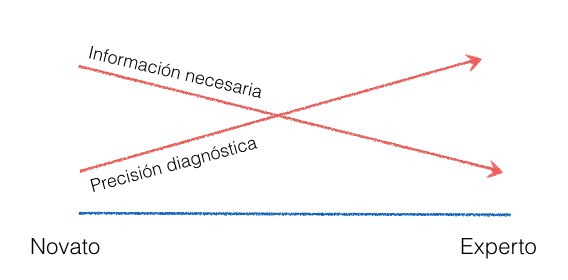
La teoría dual del razonamiento:
Esta paradoja se explica si consideramos los trabajos de Daniel Kahneman y Amos Tversky en el campo de la psicología cognitiva y sus descripciones sobre las dos formas principales que las personas emplean para la toma de decisiones según se tenga o no experiencia con el problema al que se enfrentan:
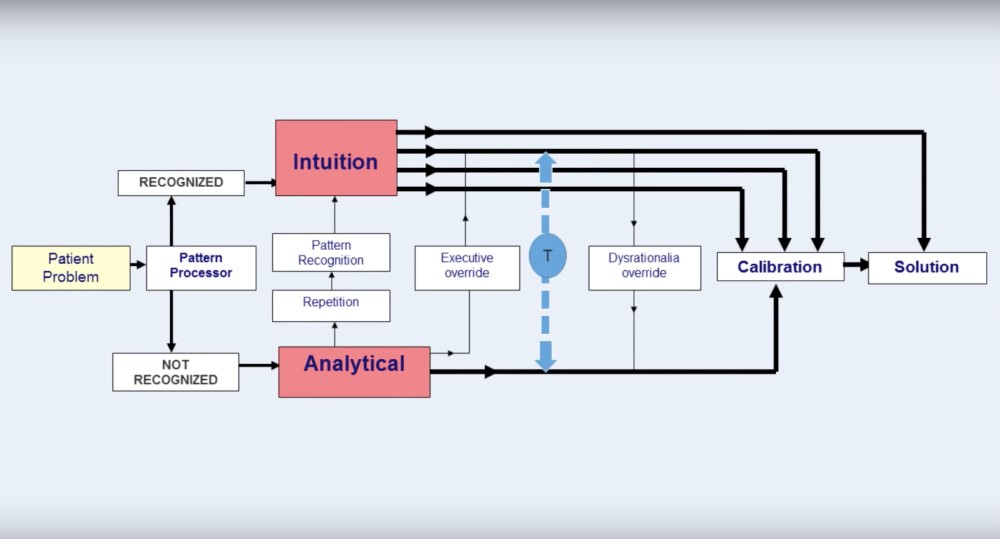
– Si existe experiencia, el problema es reconocido y se activa una vía directa que lleva a la ejecución de una serie de acciones para su resolución. Esta vía es conocida como vía rápida, intuitiva o no analítica, y permite una eficiente relación entre tiempo invertido y la probabilidad de obtener una respuesta exitosa.
– Si no se produce este reconocimiento, se inicia un proceso de recopilación de información con el objetivo de buscar más elementos que permitan una resolución razonada del mismo. Se trata ésta de una vía donde predomina un razonamiento analítico, elaborado, lento y costoso en términos de energía consumida, pero que puede ser efectivo en cuanto a la probabilidad de llegar a una respuesta correcta al problema planteado.
Fue Pat Croskerry, médico canadiense y conocido activista dentro del movimiento de la mejora del diagnóstico, quién difundió un modelo que aplicaba la teoría dual del razonamiento al ámbito clínico (ver fig. 2).
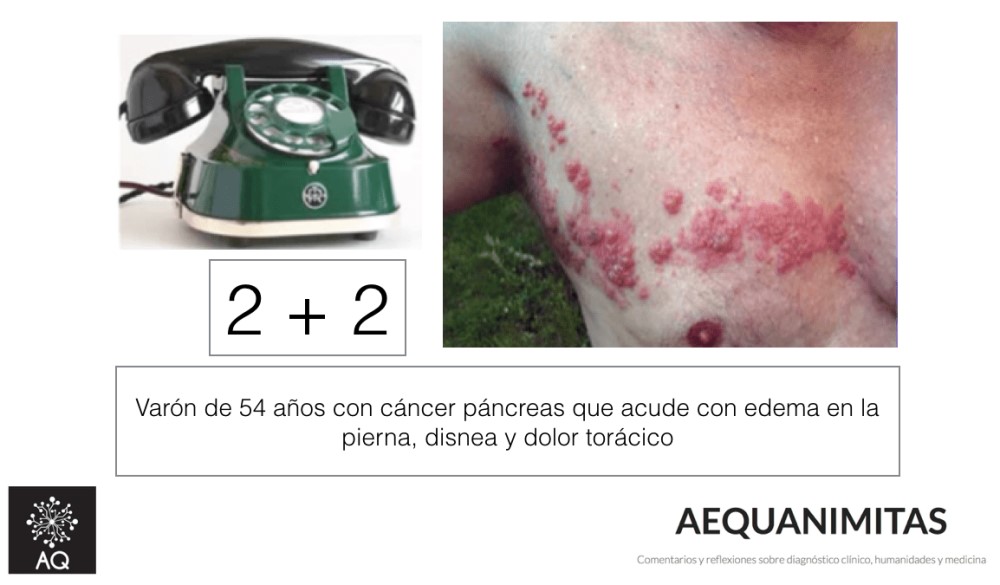
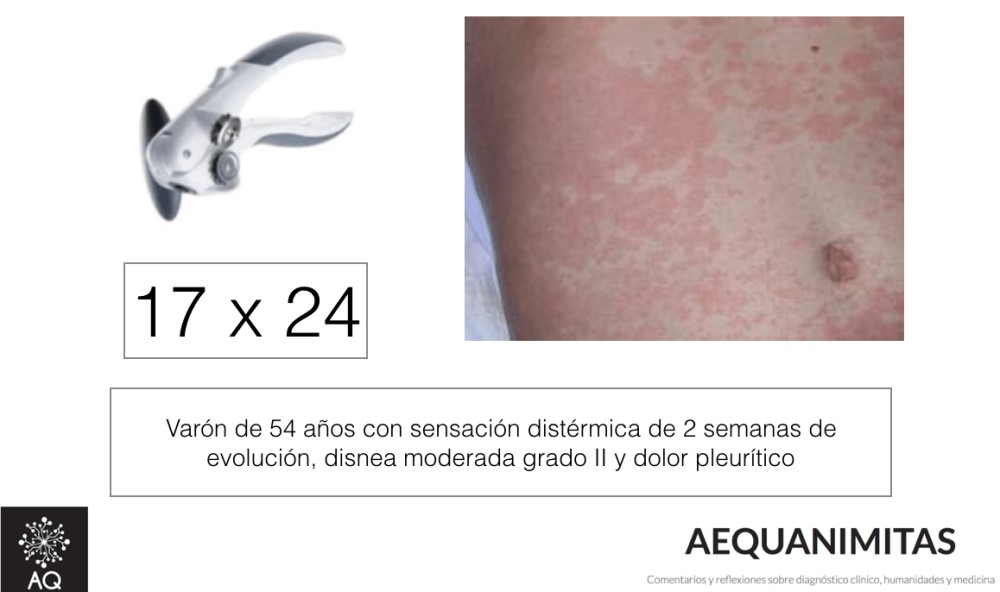
Cualquier clínico puede reconocer, en diferentes ejemplos de su actividad cotidiana, momentos en los que se activan una u otra vía. En las figura 3 y 4 se muestran algunos de ellos.
Volviendo a la paradoja del médico experto:
El punto clave para la toma de decisiones en el modelo de la teoría dual, que hemos expuesto anteriormente, lo constituye la identificación de los patrones. Los estudiantes de medicina y los médicos con poca experiencia en un ámbito clínico, carecen de los patrones necesarios para el reconocimiento de las entidades clínicas cuando las tienen delante. Podría compararse con lo que ocurre en los niños cuando aprenden a leer y comienzan a identificar los signos y símbolos del lenguaje, pero aún no son capaces de entender en toda su amplitud la complejidad y la profundidad de una frase. O aquellas personas que aun sabiendo leer no son capaces de sentir la emoción de un poema simplemente porque no han vivido o no son capaces de imaginar lo que el poeta está expresando. La experiencia dota de significado nuestra realidad; aquella que construimos a partir de la información de la que disponemos.
Los médicos experimentados seleccionan mejor la información que reúnen a partir de la historia clínica y la exploración física, quedándose con aquella que posee mayor poder discriminatorio entre las distintas hipótesis que han considerado en su diagnóstico diferencial. La información con la que se quede dependerá de los patrones de los que disponga. En medicina estos serán generalmente visuales o semánticos (ver los ejemplos de las fig. 3 y 4). Pero también se puede incluir en la toma de decisiones información más sutil como el entorno clínico (una misma información clínica puede evocar hipótesis diferentes según la asistencia tenga lugar en una consulta o en una sala de urgencias) o las sensaciones que el médico experimente mientras esté realizando su actividad asistencial (“Gut feelings”). La capacidad del médico para reconocer el patrón dependerá; 1) de que disponga de la suficiente información clínica, 2) de que posea un conocimiento profundo de los guiones de las enfermedades más frecuentes involucradas en el contexto clínico del paciente y 3) de que tenga la habilidad suficiente para construir con rapidez y precisión el modelo clínico mental que resuma la información clínica más relevante de su paciente. Este modelo, servirá para evocar hipótesis diagnósticas y como referencia con el que contrastar los patrones de las enfermedades que se consideren en el proceso diagnóstico.
De los tres factores citados, el primero depende en gran medida de la profesionalidad del médico y de la capacidad técnica para aplicar sus habilidades clínicas. Por este motivo, es tan importante insistir en la aplicación correcta y suficiente del método clínico. Esto no sólo supone conocer la técnica de una adecuada anamnesis y exploración física, sino que además supone dedicar tiempo para entender la realidad del paciente, recogiendo información clínica de un modo atento, respetuoso y dirigido. Sobre esta base se construirá el diagnóstico diferencial. Si falta información o ésta es falaz, el resto del proceso diagnóstico podrá ser equivocado. Para que el médico aplique sus habilidades clínicas no sólo debe “saber” y “querer”, sino que además debe “poder” y para ello se hace fundamental una variable que con frecuencia escasea en la asistencia clínica; el tiempo. Además, otra cuestión a considerar es el entorno clínico en el que se realiza la asistencia, que debe ser óptimo para que este proceso se pueda realizar de forma fluida y sin distracciones. La segunda de las variables consideradas, tiene que ver fundamentalmente con la formación y el estudio, no sólo pregrado sino muy especialmente durante la etapa asistencial del médico. Finalmente, la última de las variables tiene que ver con las habilidades intelectuales de cada individuo, y con los recursos disponibles para completar un pensamiento crítico y de calidad.
Los aspectos citados, son algunas de las claves teóricas que resumen la base del razonamiento clínico aplicado al diagnóstico y muy especialmente en las primeras fases del mismo.
Para saber más:
En la página web de la Sociedad Americana para la Mejora del Diagnóstico, existen múltiples herramientas y bibliografía de utilidad para el médico interesado en esta área. De especial interés, son los vídeos que han creado para explicar algunos de los temas que he tratado en esta entrada. Dejo un enlace al vídeo en que se explica la representación del problema o el modelo clínico mental que sirve de base para la evocación de hipótesis diagnósticas.

Un factor que siempre se arguye para no establecer un dx diferencial o ej auscultar es la falta de tiempo. Me pregunto:puede un profesional escudarse en esa falta de tiempo para no hacer lo que debe? Si es asi, no deberiamos entrenar a los jovenes medicos en manejo del estres? Nunca va a haber tiempo:ni en urgencias, ni en planta, pero dejaras por eso de hacer lo minimo que debes ? O debemos comenzar a reflexionar sobre nuestro propio trabajo y como enfocarlo mejor? Muy buen articulo.Enhorabuena a Dr. Guillermo Ojeda