Dr. Juan Torres Macho. Internista. Director médico, Director de continuidad asistencial y Coordinador de la Unidad de Paciente crónico complejo del Hospital Universitario Infanta Cristina. Coordinador del grupo de trabajo de ecografía clínica SEMI. @jtorresmacho
Uno de los riesgos de los avances tecnológicos de la medicina moderna es el sobrediagnóstico y una de las áreas donde el impacto sobre los pacientes es mayor es el cáncer, ya que no solamente genera un sobretratamiento (cirugía, quimioterapia, radioterapia, etc.), sino que también conlleva el diagnóstico de una enfermedad potencialmente mortal con el consiguiente coste emocional y en la calidad de vida de los afectados. El sobrediagnóstico en Oncología puede producirse en el seno de programas de cribado o por el desarrollo de técnicas diagnósticas muy sensibles que aumentan la incidencia de hallazgos casuales. Una de las definiciones más aceptadas de sobrediagnóstico en este ámbito es la siguiente: Se trata de la detección de un cáncer (con confirmación histológica) que no hubiera sido diagnosticado de otra manera antes del fallecimiento de la persona, si el cribado no se hubiera realizado.
Tres de las neoplasias donde esta situación ocurre con más frecuencia son el cáncer de mama, próstata y tiroides. Datos combinados de series de autopsias sin historia de cáncer han mostrado una prevalencia media de carcinoma ductal in situ de mama del 9% (hasta el 15%), de cáncer de próstata histológicamente confirmada del 30%, (llegando al 43% en mayores de 80 años) y de carcinoma papilar de tiroides subclínico del 36%.
La detección de estas enfermedades está condicionada por la intensidad de su búsqueda y por la existencia en estas tres glándulas de reservorios subclínicos (formas indolentes del tumor). Hay una tendencia general a asumir que los tumores detectados en programas de cribado se comportan de la misma forma que cánceres diagnosticados cuando generan síntomas, pero el desarrollo de los tumores es un proceso largo y complejo. Podríamos concebir el cáncer como un iceberg en el que la punta visible son las lesiones más agresivas que producen sintomatología. La historia natural de las lesiones asintomáticas se desconoce. El sobrediagnóstico en estas circunstancias es difícil de medir porque su observación directa es complicada.
Los programas de cribado tienen diferentes sesgos, de entre los que podemos destacar fundamentalmente dos:
a) Sesgo del diagnóstico precoz (lead-time bias): Las mejoras en la supervivencia se producen a costa del intervalo de tiempo entre el diagnóstico por cribado y la fase sintomática de la enfermedad (Figura 1). Supongamos que hay un tumor que tiene una mortalidad del 100% a los 5 años si se diagnostica en su fase sintomática (supervivencia a 5 años del 0%). Si introducimos un método de cribado que detecta el cáncer 5 años antes de que la sintomatología se desarrolle, la supervivencia a 5 años ahora sería del 100% en la población cribada, aunque no hemos hecho nada para alterar el curso de la enfermedad. El ex-alcalde de Nueva York, Rudolph Giuliani ha sido una reconocida “víctima” de este sesgo.
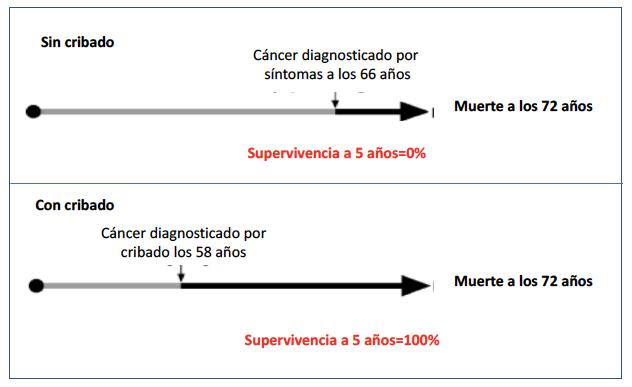
b) Sesgo de duración de la enfermedad (length-time bias): Los tumores de crecimiento lento tienen un periodo preclínico más largo que los tumores más agresivos, por lo que las herramientas de cribado tienen una mayor probabilidad de detectar este tipo de lesiones (Figura 2).

Resultados que sugieren la presencia de sobrediagnóstico:
Si una persona tiene una evolución favorable, no es posible saber si sigue vivo porque el tratamiento precoz ha sido exitoso o porque el tumor que padecía no era potencialmente letal. Sin embargo, hay varios indicadores que permiten sospechar la presencia de sobrediagnóstico en este contexto como la desproporción entre la incidencia del diagnóstico de un tumor en el brazo de cribado y no cribado combinado con la proporción de tumores detectados en un estadio precoz o tardío en cada brazo y la presencia de una mortalidad similar en ambos grupos. La incidencia de estos cuatro tumores ha ido creciendo pero no ha habido un incremento paralelo en la mortalidad asociada. Esto puede deberse a dos causas: La primera es que los tratamientos hayan mejorado la supervivencia a la vez que aumentaba su detección y la segunda y más probable es el sobrediagnóstico.
En Corea del Sur, las políticas activas del gobierno y de las aseguradoras en la prevención del cáncer de tiroides han facilitado que su incidencia se haya multiplicado más de 10 veces, sin haber conseguido ninguna reducción en la mortalidad específica. Solo en 2011 se realizaron, en aquel país, 30.000 tiroidectomías a jóvenes que deberán recibir tratamiento hormonal sustitutivo, de los cuales unos tres mil sufrirán hipoparatiroidismo y unos seiscientos han quedado disfónicos tras la intervención.
Abordaje del sobrediagnóstico:
Para la población general e incluso para los profesionales sanitarios resulta complejo entender cómo la medicina y específicamente las pruebas diagnósticas pueden ser perjudiciales. Parece complicado informar a un paciente de que padece un cáncer y acto seguido no proponerle su extirpación. Las limitaciones para plantear una actitud expectante tras una detección precoz son el miedo generalizado a padecer un cáncer, la intolerancia del ser humano a la incertidumbre, sesgos hacia la acción del sistema sanitario (cuanto más se haga, mejor), presiones de la industria farmacéutica…etc. Es más frecuente encontrar historias de pacientes que creen que su vida ha sido salvada por un programa de cribado que los que han evitado el daño por no ser incluidos o no haber sido tratados.
Las herramientas más importantes para afrontar este escenario son proporcionar una información adecuada y plantear la toma de decisiones compartida con el paciente. Los mensajes deben ser simples, incidiendo en términos como vidas salvadas o años ganados y presentando tanto los beneficios como los perjuicios del cribado. Otras posibles acciones que pueden disminuir los efectos negativos del sobrediagnóstico oncológico son a) ajustar las indicaciones de las diferentes pruebas que se solicitan a los pacientes y que pueden detectar de forma incidental un cáncer indolente y b) el desarrollo de técnicas de biología molecular, que nos van a permitir predecir la agresividad y el riesgo de progresión de un tumor detectado en fase preclínica.
Para concluir podríamos decir que al igual que el neurocirujano Henry Marsh planteó que “hacen falta 3 meses para aprender a hacer una operación, 3 años para saber cuándo hacerla y 30 años para saber cuándo no hacerla», los generalistas debemos estar habituados a limitar la solicitud de pruebas complementarias, ajustar la indicación de pruebas de cribado y en caso de un diagnóstico precoz en el que sospechemos un posible tumor indolente, plantear la toma de decisiones compartida con el paciente tras una información adecuada.
Felicidades, compañeros.
Muchas gracias Juan por hacer sencillo lo complejo. Lo voy a compartir por varios sitios porque su lectura merece la pena.
Extraordinario Articulo. Yo como Imagenologo me siento plenamente identificado con estas apreciaciones y tengo mucho tiempo diciendolo. No porque podemos hacer todo, debemos hacer todo, maxime cuando como en Venezuela los recursos son limitados. Adicionalmente los procedimientos co radiación (Mamografia, Tomografia), invasivos (biopsias) y con contraste (iodo o gadolinio) tienen sus tasas de complicaciones, asi que es indispensable saber la morbi-mortalidad de estos procedimientos para hacer una elección mas consciente de la mejor ruta diagnostica y de tratamiento.