Si en las últimas décadas la medicina basada en la evidencia ha sido una referencia constante en la actividad de los profesionales sanitarios, en los últimos tiempos, ha surgido con fuerza desde el ámbito norteamericano, la medicina basada en el valor.
Por este concepto entendemos la necesidad de aportar resultados clínicos (salud con la máxima calidad y seguridad), pero con los mínimos costes.
Aunque es cierto que la medicina basada en el valor pretende dar una respuesta a problemas específicos del modelo de asistencia sanitaria en Estados Unidos, algunas de sus estrategias pueden ser adoptadas en nuestro ámbito; sobre todo como comenta Jordi Varela en su Blog, en estos tiempos, donde el discurso del derroche y la sobreactuación clínica están a la orden del día. Y aunque nuestro sistema es infinitamente más equitativo que el suyo, cuando lo examinamos, encontramos también variaciones de la práctica clínica no deseadas que pueden ser, en dimensiones, comparables a las norteamericanas.
En esta entrada, analizaremos la medicina basada en el valor según dos modelos de estrategia, la propuesta por Michael E.Porter y el Triple AIM de Donald Berwick.

Michael E. Porter, profesor de la Harvard Business School, en su libro «Redefining Health Care» publicado en 2006, en un artículo en Jama en 2007 y posteriormente en 2010 en The New England Journal of Medicine, discutía sobre el modelo organizativo norteamericano poco centrado en las necesidades de los pacientes. Se sorprendía con la ausencia de indicadores que midieran el valor aportado a la salud de las personas y que las actividades clínicas se remuneraran por el volumen de trabajo, independientemente de los resultados en salud proporcionados.
Porter analizó las dificultades que presentaba la mejora de la atención sanitaria. No haber logrado medir el valor salud es uno de los principales motivos. A diferencia de lo que ocurre en otros campos, en sanidad, los actores implicados (pacientes, profesionales, gestores, proveedores,…) por lo general, tienen objetivos dispares que son a menudo contradictorios. Esto conlleva enfoques distintos, lentitud en las mejoras y falta de asunción de algunas responsabilidades en la gestión de los cambios.
Lograr un alto valor para los pacientes, según Porter, debe convertirse por tanto, en el objetivo primordial de la prestación de los servicios de salud, consiguiendo un valor definido en términos de resultados en salud, por cada moneda gastada. Porter postula que la búsqueda de resultados en salud, objetivo que importa a los pacientes, debería ser un elemento dinamizador que beneficie los intereses de todos, y que aumente la sostenibilidad económica de los sistemas sanitarios. Para ello, es necesario que el valor de la atención en la salud se mida por los resultados logrados y no por el volumen de los servicios entregados, y que se haga en términos de eficiencia. Por otra parte, el autor, cuestiona la reducción de costes sin tener en cuenta resultados alcanzados, por su efecto contraproducente al conducir a «falsos ahorros» y a limitaciones en la atención sanitaria.
Para garantizar que podamos llevar a cabo esta estrategia, Porter insiste en que la responsabilidad para alcanzar este alto valor, debe ser compartida por todos, recomendando una práctica clínica integrada. Ésta tiene que facilitar el cuidado total de una afección médica y sus complicaciones, y debe permitir un seguimiento longitudinal de los resultados y de los costes del paciente. Para ello, sería aconsejable incorporar no solo la medición de indicadores habituales de departamento, hospital, etc., sino también la de resultados y costes globales del ciclo completo de atención.
Porter anima a los médicos a que tomemos conciencia de que la asistencia sanitaria debe vertebrarse en torno a tres propuestas fundamentales:
1) El objetivo de nuestra práctica clínica debe ser mejorar la salud de las personas.
2) La asistencia debe organizarse en función de los diagnósticos de los pacientes y de los ciclos propios de las enfermedades.
3) Debemos medir los resultados en salud, ajustados por riesgo y por coste.
El siguiente vídeo del Blog Avances en Gestión Clínica nos ofrece en 5 minutos una interesante reflexión sobre lo comentado, a modo de resumen:
¿Cuáles son los beneficios teóricos de una atención sanitaria basada en el valor?
Un interesante artículo publicado por NEJM Catalyst en Enero de 2017 ofrece algunas perspectivas sobre los potenciales beneficios de la medicina basada en el valor, a saber:
1.Un menor gasto sanitario: si nos centramos en estrategias que ayuden a prevenir el desarrollo de enfermedades crónicas y a promocionar una mejoría del estado de salud a corto y largo plazo, facilitando la recuperación de enfermedades más rápidamente, disminuiremos el consumo de recursos sanitarios y por ende, el coste.
2.Aunque sea necesario una inversión inicial en servicios centrados en la prevención, el resultado final será una menor dedicación al control de las enfermedades crónicas. La atención sanitaria será por tanto, más eficiente con mayor satisfacción por parte de los pacientes.
3.Los proveedores se benefician al poder alinear productos y servicios con resultados positivos para los pacientes y con un coste reducido.
4.La sociedad se vuelve más saludable al tiempo que se reduce el gasto total en atención médica.
En este artículo también se revisan algunos condicionantes de los modelos de atención basada en el valor. La atención centrada en el paciente requiere un enfoque coordinado con integración entre la atención primaria y la atención especializada. Un óptimo intercambio de información a través de los registros electrónicos es un elemento relevante para ello y para reducir en lo posible, la atención redundante y los costes asociados.
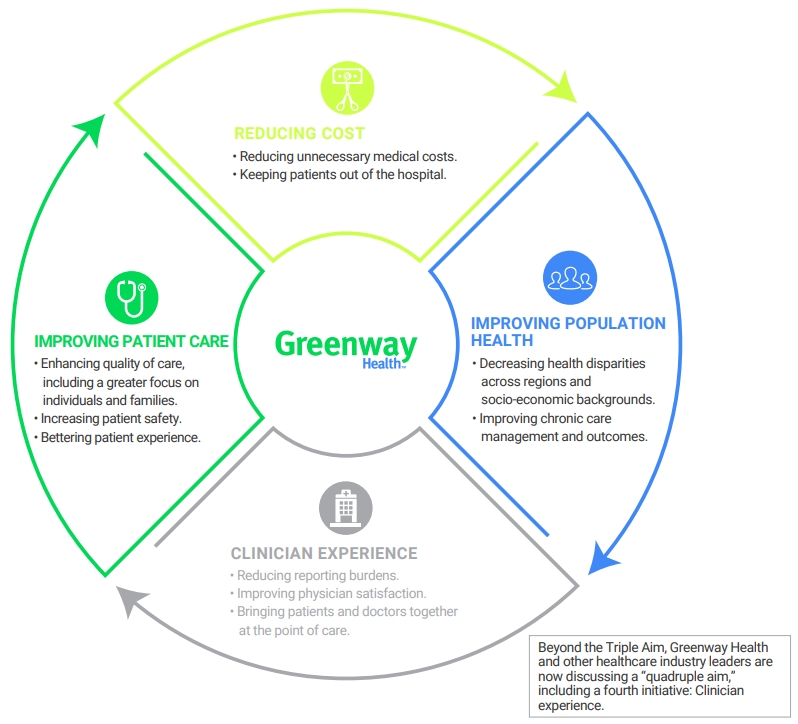
¿En qué consiste la estrategia "Triple Aim"?
El modelo Triple Aim según Donald Berwick, gira en torno a un triple objetivo:
1.Mejorar experiencia de los pacientes (satisfacción y calidad).
2.Mejorar la salud de la población.
3.Reducir los costes de la atención médica.
Según Berwick, podremos mejorar la atención sanitaria en una población si nos concentramos en alcanzar de forma conjunta y equilibrada, los tres objetivos propuestos, y bajo la promesa de equidad; es decir, la mejoría en salud de una población no debería lograrse a expensas de otra.
La consecución de estos tres objetivos a la vez, debe permitir a las organizaciones sanitarias identificar y solucionar problemas como una mala coordinación de la atención y el uso excesivo de servicios médicos. También debe ayudar a centrar la atención y redirigir los recursos a aquellas actividades que tengan un mayor impacto en la salud. Sin tener en cuenta este equilibrio, las organizaciones pueden aumentar la calidad a expensas del costo, o viceversa. Alternativamente, pueden disminuir el costo mientras crean una experiencia no satisfactoria para los pacientes.
Aunque es fácil de entender, la estrategia Triple Aim es un desafío a la hora de su implementación, en particular teniendo en cuenta que la atención sanitaria clásicamente ha tenido como objetivo lo agudo y especializado frente a la atención primaria y preventiva, ofreciendo cuidados episódicos, de forma individual, y teniendo menos presente la salud de la población. Para lograr por tanto el Triple Aim, debemos identificar las necesidades de una población definida y centrar la actividad de las organizaciones con el fin de satisfacer dichas necesidades. Algunos puntos claves de esta estrategia son:
1.Involucrar a los pacientes y familiares en el diseño de los modelos de atención.
2.Rediseñar las estructuras y servicios en Atención Primaria.
3.Mejorar la prevención de enfermedades y la promoción de la salud.
4.Diseñar plataformas para el control de los costes.
5.Ofrecer sistemas de atención integrada.
Más recientemente, han aparecido voces críticas que afirman que el Triple Aim se queda limitado y debería contemplar un cuarto objetivo, como es la satisfacción de los profesionales sanitarios. Promover el bienestar emocional, mejorar el entorno laboral y la capacidad de resiliencia de los profesionales debe ser otro aspecto clave a tener en cuenta. Para entender esta última pieza del puzzle recomiendo la lectura de la entrada en el Blog Avances en Gestión Clínica «Del Triple Aim al Quadruple AIM» de Cristina Roure.
En el siguiente vídeo un resumen en 7 minutos para aclarar conceptos sobre el Triple AIM:
¿Qué diferencias existen entre la atención basada en el valor y la estrategia Triple Aim?
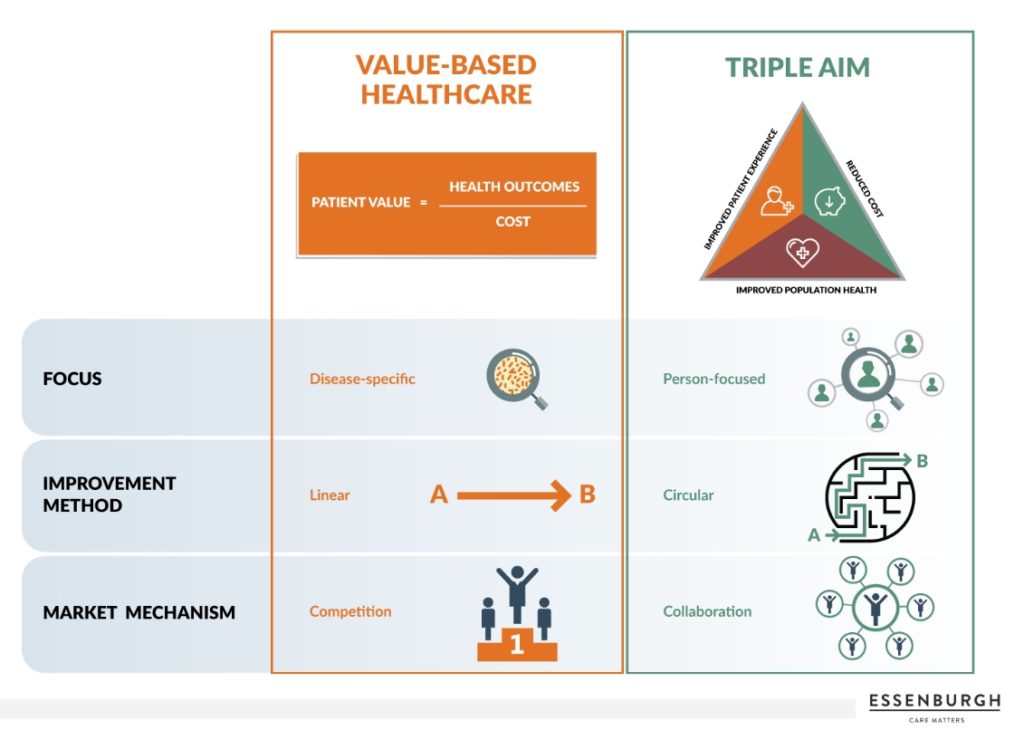
Ambas estrategias giran en torno al equilibrio entre los valores clínicos, psicosociales y económicos. Por lo tanto, no se enfatiza en el ahorro de costos, sino en conseguir la mejor atención y salud para el paciente al menor coste posible. En la siguiente figura se esquematizan las diferencias principales.
En primer lugar la atención basada en el valor pone el foco en en el manejo de la enfermedad frente a la población, lo que ocurre en la estrategia Triple Aim.
En segundo lugar la atención basada en el valor es un ejemplo de mejora lineal (industria automotriz) frente al enfoque Triple Aim que se basa en la causalidad circulante entre intervenciones y resultados (teoría de los sistemas adaptativos complejos).
Por último, la atención basada en el valor preconiza un modelo competitivo basado en los resultados, frente al modelo colaborativo basado en el intercambio de productos, servicios y conocimiento del modelo Triple Aim.
Llegados a este punto, es interesante recordar otros conceptos que nos pueden ayudar a entender mejor estas propuestas. Uno de ellos, muy habitual también en nuestro día a día, es el de calidad asistencial. Recomiendo para ello dos interesantes lecturas: la entrada de Jordi Varela en su Blog Avances en Gestión Clínica: «Right Care: definición, zonas grises y reversiones.» y la propuesta de Miguel Angel Mañez «Calidad asistencial y experiencia del paciente ¿Conectados?«. Pues bien, la calidad asistencial tal y como la entendemos, está sin duda muy centrada en la garantía de los procedimientos. ¿Qué ocurre entonces con los procesos clínicos inapropiados? ¿No debería la calidad alinearse con la provisión de servicios que respondan a las necesidades reales de las personas?
Convendría entonces, como indica Jordi Varela en su entrada, apostar por la definición que incorporan Sabinet Kleinet y Richard Horton, editores del Lancet, y perseguir una atención sanitaria aportando más beneficios que efectos no deseados, y que lo hagamos teniendo en cuenta las circunstancias del pacientes, sus preferencias, sus valores y las maneras de ver las cosas, y que además lo sustentemos en la mejor evidencia disponible y en los estudios de coste-efectividad. Si añadimos la medida de los resultados en salud, una mayor satisfacción de los profesionales y combinar estas estrategias con la toma de decisiones compartidas y la medicina mínimamente disruptiva que propone Víctor Montori, el resultado será sin duda más enriquecedor. Hago esta última reflexión aprovechando una reciente entrada publicada en NEJM Catalyst cuya lectura aconsejo. En ella, el Dr.Montori nos recuerda que somos clínicos y que nos ocupamos de personas con enfermedades. La medicina basada en el valor no puede ser la respuesta para todo y para cualquier cosa. Tiene sentido como un logro de los sistemas de salud sobre la población. Pero en la interacción personal con los pacientes, debemos comprender cuidadosamente cuál es la situación de la persona en ese momento. Y no solo el problema de salud, sino también la situación humana, para poder entender qué aspecto de esa situación va a requerir nuestra atención, y resolver de forma conjunta médico y paciente el problema, desde un punto de vista intelectual, emocional y práctico.
Hay que reavivar la idea de que cuando tomemos contacto con el paciente, éste será visto. Que recibirá cuidado, que realmente abordaremos sus problemas o al menos los escucharemos y resolveremos en cierta medida. Que nosotros, en el cuidado de la salud estemos en condiciones de comprometernos con ellos, en la promoción de la salud y en los objetivos que definan ellos. Solamente así estaremos preparados para ofrecer lo mejor de nosotros a las personas y para una medicina interna de alto valor.
Por cierto, en el XXXIX Congreso Nacional de la Sociedad Española de Medicina Interna en Burgos, en noviembre, tendremos una magnífica oportunidad de escuchar al Profesor Montori en una mesa redonda sobre la Medicina Interna y los pacientes. No hay que perdérselo.
Para saber más:
Con el atractivo título We won´t get value-based health care until we Agree on what “value” means, No obtendremos atención médica basada en el valor hasta que no estemos de acuerdo en qué significa “valor”, Robert C.Pendlenton, internista y Profesor Asociado de Medicina en la Universidad de Utah, reflexiona, en Febrero de este año en Harvard Business Review, sobre cuál es el motivo de la dificultad para disponer de una definición de valor y qué significado tiene para los diferentes actores que participan en la atención sanitaria (pacientes, hospitales, gestores, proveedores, clínicos, etc., etc).
En este interesante artículo, el autor comenta los resultados de una encuesta realizada por la Universidad de Utah, a más de 5000 pacientes, más de 600 médicos y más de 500 gestores en Estados Unidos, en donde se identifican diferencias fundamentales en cómo se define el valor y a quién se le asigna la responsabilidad de lograrlo en el cuidado de la salud.
En este otro sugerente artículo se discute sobre las dificultades para la implementación de estrategias de atención basadas en el valor, en el Sistema de Salud Infantil Nemours y el coste en infraestructuras adicionales, capacitación y complejidad, en un modelo que combina atención basada en el valor y pago por servicios.
Aspecto también de interés que nos recuerda el artículo, es que los resultados en salud también están influenciados por otros condicionantes alejados del ámbito clínico como son las circunstancias sociales, el comportamiento y el entorno físico (vivienda, aire, calidad de agua, transporte, etc).
A pesar de que el programa piloto para la atención de niños con asma que describen, redujo los costes médicos anuales en la atención de los niños, el sistema sufrió una pérdida financiera relacionada con una menor utilización de servicios hospitalarios que dificultó la sostenibilidad de la empresa. Se encontraron además, con las limitaciones propias en la atención de algunos problemas sociales. Con todo ello, el Sistema de Salud Infantil Nemours ha seguido trabajando en la mejora de la atención, utilizando herramientas metodológicas como Lean consiguiendo una reducción en las estancias hospitalarias, en el reingreso, aumentando la atención y reduciendo costes. La implementación de la atención basada en valores con los principios Lean y un esfuerzo comunitario por abordar los determinantes sociales de la salud, puede reducir gastos y cumplir la promesa de una mejor salud para todos.
La Escuela Andaluza de Salud Pública en colaboración con la Fundación Signo publicó en Marzo de 2018 (disponible en su web y haciendo clic en la imagen) un documento resultado del trabajo de un grupo de expertos/as del ámbito de la gestión, clínico y académico para aportar reflexiones sobre el posible desarrollo en nuestro Sistema Nacional de Salud de modelos de financiación de centros sanitarios basados en resultados en salud. Por su interés, lo incluimos como referencia en esta entrada.
En esta otra interesante entrada del Blog de Jordi Varela Avances en Gestión Clínica, varios ejemplos de iniciativas Triple AIM sobre experiencias transformadoras lideradas por profesionales que obtienen buenos resultados y ahorran.
Si tienes unos minutos más, te recomendamos este vídeo sobre la medida de resultados en salud como elemento dinamizador y relevante en la atención sanitaria basada en el valor.
Nacho Vallejo Maroto. Internista en el Hospital San Juan de Dios del Aljarafe. Coordinador del Grupo de Trabajo SEMI Paciente Pluripatológico y Edad Avanzada. @ivmaroto_nacho
Fotografía de portada: Seabass Creatives (Unsplash).